Psoríase- unha das enfermidades máis comúns, cuxa frecuencia na poboación aumenta constantemente cada ano. E se consideramos que absolutamente todas as categorías de idade son susceptibles a esta patoloxía e a súa forma sinxela flúe con rapidez cara a outra máis complexa, entón a cuestión da terapia e prevención adecuadas é realmente moi aguda.
Segundo as estatísticas, aproximadamente cada 30 habitantes do planeta sofren esta enfermidade nun grao ou noutro. Que facer para os que padecen psoríase? Que medicamentos e remedios populares se poden tratar? Como organizar correctamente as comidas? Poñamos por fin todos os puntos.
A psoríase e as súas causas
A psoríase é unha enfermidade autoinmune cunha etioloxía bastante vaga; aínda se descoñece a causa exacta, a pesar de numerosos estudos nesta área. Crese que esta patoloxía é consecuencia de cambios xenéticamente determinados no sistema inmunitario, como consecuencia dos cales se desenvolve unha inflamación crónica da pel. Non obstante, a súa natureza multifactorial tampouco está excluída - noutras palabras, a participación, xunto coa herdanza e a influencia do ambiente externo.
É de destacar que os factores predispoñentes, segundo os científicos, son moi diferentes para os distintos grupos de idade: por exemplo, se se considera que varios tipos de infeccións bacterianas, incluídas, en particular, as estreptocócicas, son os desencadeantes dos nenos, entón para os adultos , os estímulos ao estrés e o abuso de nicotina son primordiais e o alcol, a obesidade e o uso de certos medicamentos (por exemplo, bloqueadores do receptor de adrenalina).
É imposible curar completamente a psoríase, con todo, a medicina moderna é bastante capaz de aliviar significativamente o curso da enfermidade e manter unha remisión a longo prazo no paciente.
Existen varias teorías para explicar a aparición da psoríase:
- infeccioso e parasitario;
- neuroxénico;
- endócrino;
- metabólico;
- inmunolóxico;
- hereditaria;
- teoría do mimetismo molecular.
Como ocorre con moitas outras condicións, a causa dos problemas da pel debería atoparse no intestino. A súa lonxitude é de 4 a 6 metros e a superficie interna está cuberta de vellosidades, cuxa superficie total é comparable ao tamaño dunha pista de tenis; isto permite que os procesos de absorción se desenvolvan de xeito moito máis eficiente. Curiosamente, as células da membrana mucosa do intestino delgado renóvanse completamente cada 3-5 días. Aquí, ademais, atópanse concentrados ata o 70% dos inmunocitos humanos. Entón, considérase que unha das causas máis comúns de psoríase é a síndrome do intestino con fugas (LEPS).
A desviación do funcionamento normal da mucosa intestinal está chea de malabsorción, é dicir, unha violación da asimilación de nutrientes básicos (proteínas, graxas, hidratos de carbono, vitaminas, minerais). Ademais, aumenta o impacto negativo sobre o corpo de toxinas e alérxenos: nestas condicións, é moito máis doado para eles entrar no torrente sanguíneo. A conexión directa entre a psoríase e a enfermidade inflamatoria intestinal comprobouse en numerosos estudos.
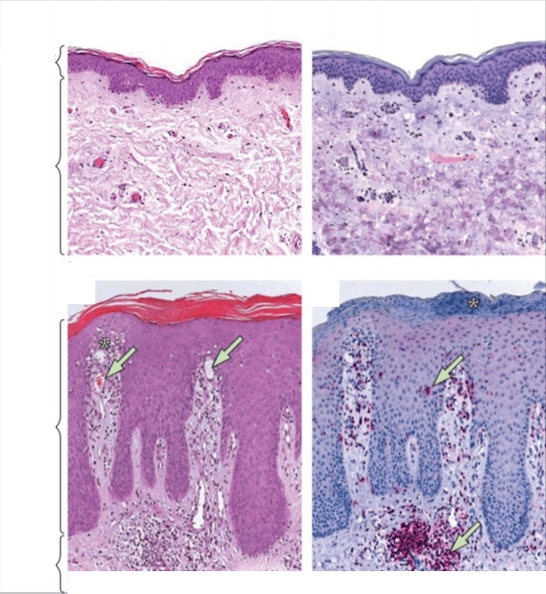
Outros traballos de científicos confirman que se forma unha microflora especial na pel dun paciente con psoríase, que é significativamente diferente do microbioma dunha pel sa.
Na área das lesións psoriásicas, concéntrase unha masa de varias bacterias, cuxa estabilidade é significativamente inferior á da pel normal; en particular, obsérvase a colonización por Staphylococcus aureus, que ten un efecto extremadamente negativo no curso da o proceso inflamatorio.
Tipos de psoríase
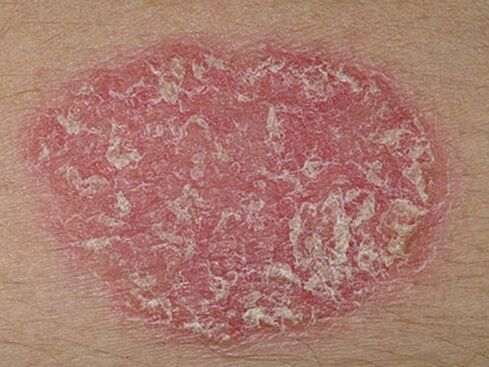
- Psoríase en placa. . . No 90% dos casos, os dermatólogos enfróntanse a esta forma particular da enfermidade, tamén coñecida como simple ou común. En primeiro lugar, aparecen pequenas áreas separadas na pel, elevadas por encima do nivel da derme sa. Estas áreas inflamadas chámanse placas psoriásicas. Pouco a pouco, van medrando, fundíndose cos puntos veciños nun todo.
- Psoríase inversa.Este diagnóstico dáse aos pacientes que desenvolven manchas vermellas suaves nas dobras da pel e no interior das dobras, na zona da ingle, nas coxas internas, baixo o peito. A diferenza da psoríase simple, os focos de inflamación practicamente non están cubertos de escamas, pero debido á súa localización e á fricción constante, causan serias molestias aos pacientes. Ademais, existe o perigo de reinfección por estreptococo ou fungo, xa que nos lugares onde se localizan manchas, debido á alta humidade e temperatura, créanse condicións ideais para a reprodución de microorganismos.
- Psoríase gutada.Este tipo de enfermidade recibiu o seu nome pola forma das formacións. As lesións son en forma de pinga, elevada por encima do nivel da pel sa. Un desencadenante común desta forma de psoríase é unha infección previa por estreptococo, como mencionamos anteriormente. O caso é que a inmunidade do paciente, afectada durante a loita contra a infección, está seriamente debilitada - os seus recursos non son ilimitados e, como todos os seres vivos, leva tempo recuperarse - e é neste contexto que se produce unha enfermidade autoinmune. activado.
- Psoríase pustular.Considérase a forma máis grave, acompañada da formación de burbullas cheas cun líquido claro. A inflamación da pel comeza arredor dos focos, aparecen inchazo e espesamento. Cunha exacerbación secundaria, a probabilidade de que é bastante alta, as burbullas énchense de pus. Focos localizados de psoríase pustular nos brazos e pernas. En casos difíciles, existe unha situación omnipresente de burbullas no corpo, o seu rápido crecemento e o perigo de infección de toda a superficie da pel.
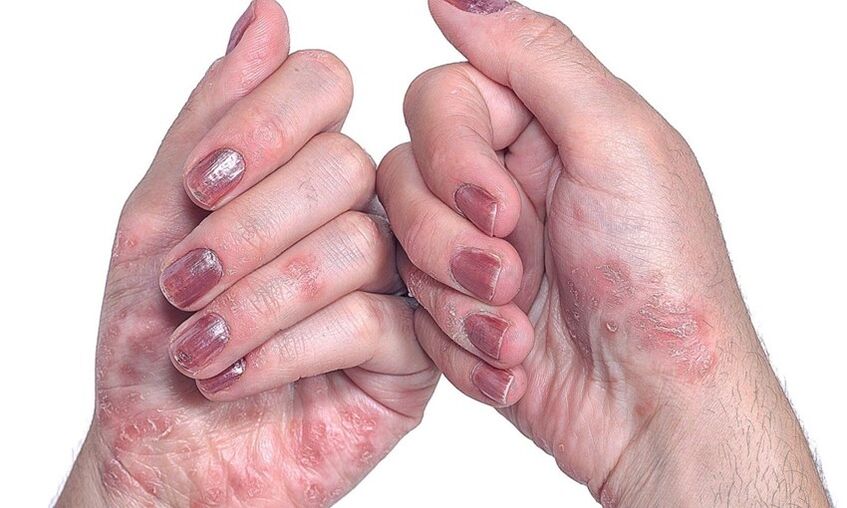
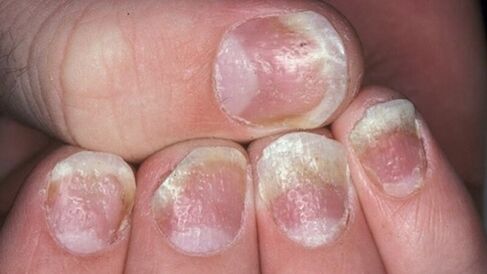
- Psoríase nas uñas.Este tipo de enfermidade cambia o aspecto e a estrutura das placas das uñas nas mans e nos pés. As uñas engrosan, perden a súa cor natural, emiten un cheiro desagradable. A pel ao redor do leito das uñas agrúxese e fórmanse grosas crestas. En casos avanzados, as uñas poden desaparecer sen rexurdir posteriormente.
- Artrite psoriásica.Neste caso, a enfermidade afecta ás articulacións e tecidos conxuntivos. Na maioría das veces, a inflamación afecta ás falanxes distais das extremidades. Hai dactilitis psoriásica: inchazo dos dedos. As articulacións da cadeira e do xeonllo tamén están expostas aos efectos devastadores da enfermidade en curso. Hai frecuentes casos de discapacidade con perda da capacidade de moverse de forma independente.
- Eritrodermia psoriásica.Aparecen manchas escamosas na pel, mentres se observa unha peladura da capa afectada. Os pacientes experimentan molestias extremas debido a comezón e inchazo constantes. Na maioría das veces, este diagnóstico faise a pacientes que xa foron tratados por psoríase simple, pero que non completaron a terapia ou cambiaron a droga.
Síntomas da enfermidade
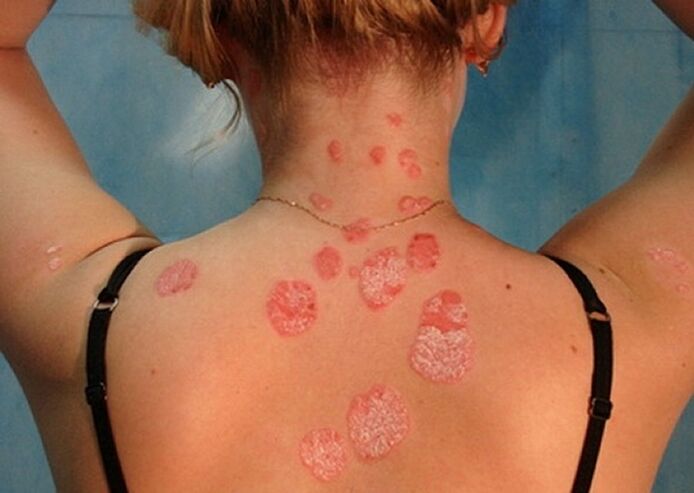
A primeira manifestación da psoríase é unha pequena erupción cutánea. As pápulas medran rapidamente, ata chegar a manchas de 4 a 8 cm de diámetro, fanse cada vez máis e fórmanse escamas secas na superficie. En casos avanzados, as manchas individuais fúndense entre si e a lesión afecta a grandes áreas do corpo. As pápulas psoriásicas pódense distinguir doutras enfermidades da pel pola súa forma redonda con límites claros, cor vermella ou rosa brillante e escamas brancas prateadas. Aparecen primeiro nesas zonas da pel, cuxa integridade se viola como consecuencia de abrasións, feridas, conxelacións, fricción constante. Hai tres signos característicos que confirman a aparición do desenvolvemento da psoríase:
- Fenómeno da mancha de estearina- As partículas secas sepáranse facilmente da superficie afectada, revelando unha zona que semella unha pinga de cera ou esterol.
- Fenómeno psoriásicopelícula (terminal). Limpar máis as pápulas das escamas permítelle ver unha película transparente e húmida, a pel baixo a cal está inflamada.
- Fenómeno de Auspitz. . . A eliminación da película terminal leva á aparición das gotas de sangue máis pequenas na superficie da mancha.
Esta tríade de psoríase é única: a súa presenza permite facer o diagnóstico correcto de xeito inconfundible. Non obstante, diferentes partes do corpo teñen as súas propias características da manifestación da enfermidade.
- Psoríase no corpo.A parte traseira, o pescozo, o abdome, as coxas e as pernas inferiores son afectadas a miúdo pola psoríase tripada. As pequenas pápulas, que se asemellan ás gotas de forma, medran gradualmente, subindo sobre a superficie da pel. Esta forma da enfermidade adoita diagnosticarse en persoas que tiveron unha infección por estafilococo.
- Psoríase nas mans.Os lugares máis comúns para a aparición de pápulas psoriásicas nas mans son os cóbados e os espazos interdixitais, mentres que, como regra xeral, obsérvase unha forma de placa, na que os pequenos fragmentos individuais se funden nunha única área de lesión cuberta de escamas secas. É moito menos probable que os antebrazos se vexan afectados.
- Psoríase nas pernas.A enfermidade comeza con erupcións individuais na zona do xeonllo. As áreas inflamadas perturban aos pacientes con peeling e prurido severos, aumentan rapidamente de tamaño e fúndense cos veciños.
- Nas palmas e nos pés.Na maioría dos casos, rexístrase a derrota simultánea das palmas e dos pés, pero nalgúns pacientes a enfermidade afecta ao estrato córneo das extremidades puramente superiores ou inferiores. Como resultado do crecemento de pápulas psoriásicas, o engrosamento e o engrosamento da pel prodúcense con máis rachaduras.
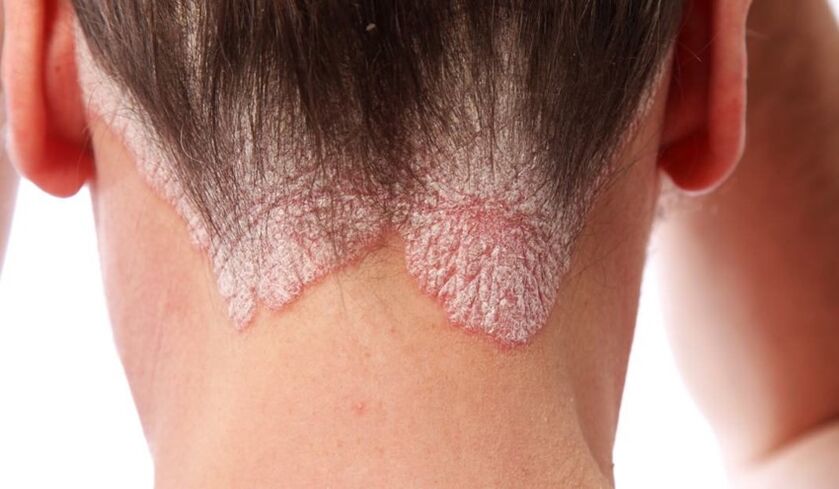
- Psoríase do coiro cabeludo.Primeiro de todo, aparecen erupcións na testa, na parte traseira da cabeza e tamén detrás das orellas. En primeiro lugar, os pacientes observan en si mesmos formacións escamosas que medran, se funden coas situadas nas proximidades e, co paso do tempo, poden afectar a todo o coiro cabeludo. As pápulas son moi picantes, provocando así un constante desexo de rabuñar a pel; as feridas e as gretas resultantes son susceptibles de converterse na porta de entrada da infección. As partículas secas sepáranse das formacións daniñas: primeiro pequenas, algo semellantes á caspa e logo folerpas máis grandes.
- Na cara, orellas, pescozo.A localización de pápulas psoriásicas na cara é máis ben unha excepción no cadro clínico habitual. En casos raros, cando isto ocorre, a enfermidade afecta ás áreas arredor dos ollos e das pálpebras, así como ás meixelas e á lingua. As formacións no pescozo esténdense rapidamente aínda máis cara ás costas ou a cabeza. As orellas son o lugar do desenvolvemento da psoríase seborreica. As pápulas poden aparecer tanto dentro da cuncha cartilaxinosa como fóra. Ao facer un diagnóstico, é importante non confundir a enfermidade co eczema seborreico, que ten síntomas similares.
- Nas uñas.Hai tres opcións para a manifestación inicial da psoríase nas placas das uñas. A primeira é a aparición de pequenas depresións puntuais. O segundo é un engrosamento das uñas, un cambio na súa cor natural a gris ou amarelo. Co desenvolvemento adicional da psoríase das uñas, a placa exfoliase, as partículas superiores sepáranse facilmente. E, finalmente, o terceiro é unha deformación da uña, acompañada dunha perda de suavidade pola placa e a aparición de áreas deprimidas.
- Síntomas da psoríase en nenos.A unha idade temperá, a enfermidade procede de forma diferente: a localización principal das erupcións escamosas vermellas son os pregamentos da pel: inguinal, no cóbado e os popliteos, no pescozo. As pápulas pican moito, os nenos experimentan un tormento constante, vólvense irritables e inquedos. En xeral, todas as variantes clínicas observadas en nenos son similares ás observadas en adultos. As diferenzas refírense ás manifestacións puramente, á localización do proceso patolóxico e ao curso da propia enfermidade.
4 etapas da psoríase
A dermatoloxía clínica, baseada en diferenzas de síntomas, grao de lesións cutáneas e duración, distingue tres etapas do curso da psoríase. Non obstante, hai unha opinión de que a etapa inicial debe ser recoñecida como outra etapa completa no desenvolvemento da enfermidade.
- Etapa inicial.O primeiro sinal de lesións psoriásicas son pequenas erupcións cutáneas. Os lugares de aparición poden ser diferentes e dependen do tipo de enfermidade. As pápulas primarias non teñen máis de 3 mm de tamaño, pintadas nunha cor rosa pálida, que despois de 3-4 días substitúese por unha floración gris; no lugar fórmanse partículas de derme mortas. Este proceso vai acompañado de coceira e queimaduras e a saúde xeral empeora. En xeral, a formación de placas na fase inicial leva ata tres semanas e, neste momento, unha persoa ten a oportunidade de retardar o desenvolvemento da patoloxía.
- Progresista.Nesta fase, a enfermidade afecta a áreas significativas da pel: por exemplo, cunha psoríase normal fórmanse placas, con outras formas, pápulas características delas. No proceso de desenvolvemento da enfermidade, as manchas individuais fúndense entre si, cubertas de escamas grises. O síntoma polo que se determina a etapa progresiva é o fenómeno de Köbner (reacción isomorfa). Calquera dano na pel despois dun tempo vai acompañado da aparición dunha erupción por psoríase neste lugar. Outra confirmación de que a enfermidade se está a desenvolver activamente é a aparición de gotas de sangue, similares ao orballo, despois da eliminación da placa. A duración desta etapa depende do tipo de lesión. En media, leva de dúas semanas a dous meses.
- Etapa estacionaria.Durante este período fórmase unha grosa cortiza branca ou grisácea. Os bordos rosados desaparecen. A pel vólvese áspera, as partículas secas son constantemente exfoliadas dela. A sensación de coceira e ardor faise menos molesta, pero tampouco desaparece por completo. Non se forman novas pápulas. Esta etapa pode ser bastante longa.
- Etapa regresiva.A fase final do desenvolvemento da enfermidade, durante a cal hai unha redución e reabsorción gradual das placas. A picazón xa non molesta. Un síntoma claro de regresión é o síntoma de Voronov, cando as pápulas están rodeadas de aneis brancos. O esvaecemento das manchas prodúcese desde o centro ata a periferia, como resultado das cales se forman estraños patróns na pel. Ao final da etapa regresiva, só as áreas da pel que son lixeiramente diferentes na sombra das áreas saudables lembran a psoríase. Non hai que falar de recuperación completa no caso da psoríase. O final da etapa regresiva indica que se completou o ciclo da enfermidade, que pode volver en calquera momento. Para que a remisión se prolonga, é necesario prestar atención á saúde: evitar factores provocadores, seguir unha dieta, ser observado por un dermatólogo.
Plan de exame para a psoríase
- Análise clínica xeral do sangue.
- Investigación sobre o contido de vitaminas D, B12, ácido fólico no sangue.
- Análise de sangue para ALT (alanina aminotransferase), AST (aspartato aminotransferase), bilirrubina directa, fosfatase alcalina, gamma-glutamil transferase, colesterol con perfil lipídico, creatinina, glicosa, insulina, proteína total.
- Sangue por factor reumatoide, proteína c-reactiva, ácido úrico, ASLO.
- A ferritina, a transferrina e o ferro sérico son indicadores da anemia (en particular, enfermidades crónicas).
- Panel tiroide: TSH, T4 sv, TK sv.
- Coprograma.
- KhMS segundo Osipov.
- Ecografía dos órganos abdominais.
Tratamentos tradicionais para a psoríase
Terapia precoz.
Canto antes unha persoa que descubre os primeiros signos de lesións na pel vexa a un médico, máis posibilidades hai de tomar medidas oportunas que eviten o rápido desenvolvemento da enfermidade e a súa transición a unha forma crónica e, polo tanto, mellorarán significativamente a nivel de vida xeral.

Un dos medicamentos máis comunmente prescritos ao comezo da enfermidade é o ungüento salicílico. Ten un efecto antiinflamatorio e antimicrobiano, ten un efecto queratolítico, debido ao cal as placas son limpas de partículas queratinizadas. Para reducir a coceira, tamén se usa ungüento de naftalina.
Terapia en fase progresiva.
Nesta fase, é necesario un enfoque integrado do tratamento e só un especialista experimentado pode proporcionalo. O tratamento está dirixido a aliviar os síntomas e eliminar as toxinas ao corpo. Para normalizar os procesos metabólicos, adoitan prescribirse inxeccións intramusculares de gliconato cálcico. O tiosulfato de sodio alivia a inflamación e elimina as manifestacións de intoxicación.
Para hidratar a pel inflamada úsanse emulsións especiais e ungüento salicílico. Os medios que conteñen alcatrán están contraindicados nunha etapa progresiva: actúan irritantes e aumentan o sufrimento do paciente.
Cando a intensidade da inflamación diminúe, pódense conectar procedementos de fisioterapia. Os pacientes con psoríase móstranse aplicacións de irradiación ultravioleta, terapia PUVA e parafina. Os corticoides e os citostáticos non se usan innecesariamente, estes potentes fármacos son necesarios exclusivamente en casos difíciles e avanzados.
Para reducir as manifestacións alérxicas, prescríbense antihistamínicos e prescríbense sedantes para reducir o nerviosismo. Os diuréticos axudan a reducir o inchazo da pel inflamada e eliminan as toxinas do corpo.
Terapia estacionaria.
Nesta fase, a inflamación desaparece, as placas están cubertas cunha cortiza seca, polo que son necesarios fondos que alivien o malestar pola aparición de escamas. Trátase de xampús de alcatrán, emulsións a base de aceite.
En moitos pacientes, a irradiación ultravioleta e a técnica PUVA teñen un bo efecto. Se non hai melloras, os médicos prescriben citostáticos.
Terapia nunha etapa regresiva.
No período final do ciclo da enfermidade, é necesaria unha corrección constante dos métodos de tratamento, dependendo do estado actual do paciente. A prevención é substituír as accións terapéuticas activas.
O paciente recibe recomendacións para cambiar a dieta e o estilo de vida en xeral. Para evitar o retorno da lesión cutánea, é necesario evitar situacións estresantes que desencadean a formación de placas psoriásicas.
Normalmente, os médicos dan aos pacientes o seguinte consello:
- reconsiderar o estilo de vida: facer axustes á dieta, durmir o suficiente, moverse máis;
- garantir niveis normais de vitaminasD, ferro, vitaminas do grupo B, proteínas no corpo;
- normalizar o tracto dixestivo: excluír a hipoacidez, o deterioro da saída da bilis, SIBO e CIGR (síndromes de crecemento bacteriano excesivo e, en consecuencia, fúngico);
- desfacerse dos focos da infección crónica: sanear a cavidade oral, someterse a tratamento cun médico de ORL;
- xestionar a patoloxía somática concomitante: hipotiroidismo, resistencia á insulina, síndrome metabólico, etc.
Métodos tradicionais para desfacerse da psoríase
- Etapa inicial.No primeiro sinal de lesións na pel, os aceites de enebro e lavanda son eficaces. Calman as zonas irritadas da derme, favorecen a curación de lesións leves, alivian a sensación de tensión. Engádense unhas gotas de aceite a unha crema de composición neutra, por exemplo para nenos, e aplícanse á erupción que aparece. Outro método popular para tratar as manifestacións iniciais da psoríase é o uso de peróxido de hidróxeno ao 3 por cento. Calquera medida, incluso a máis inofensiva a primeira vista, pódese aplicar despois de consultar cun dermatólogo. Os cambios na dieta, evitar alimentos non saudables e o alcohol tamén son recomendacións comúns dos curandeiros tradicionais.
- Etapa progresiva.Na fase do rápido desenvolvemento da enfermidade, engádese unha infusión de celidonia aos aceites curativos e ao peróxido de hidróxeno. Para preparalo necesitarás tallos de plantas frescas ou secas e auga salgada. As tinturas alcohólicas están contraindicadas, poden empeorar o estado da pel afectada. É necesario insistir en celidonia durante polo menos varias horas e, antes de aplicar a solución curativa ás placas, trátaas con alcatrán de bidueiro.
- Etapa estacionaria.Na fase de finalización da formación de novas pápulas, pode usar métodos populares comprobados que definitivamente non prexudicarán ao paciente. Estes inclúen o uso de ungüento sulfúrico, solución salicílica.
- Etapa regresiva.Na fase final do curso da enfermidade úsase a miúdo a hirudoterapia (terapia de sanguijuelas). Aínda que este método non está recoñecido oficialmente pola medicina tradicional, moitos expertos non descartan a súa eficacia. Os procedementos realízanse nun prazo de 3 a 10 días, dependendo do estado de saúde do paciente.

Prevención da psoríase: como previr o desenvolvemento da enfermidade
- Coidado da pel.Para minimizar a probabilidade de dano psoriasico en presenza dunha predisposición xenética, axudarán a formas sinxelas de manter a saúde da pel: auga e procedementos de endurecemento (bañarse no mar, baños con extractos de herbas e sales, duchas de contraste, regar con auga fresca no aire, etc. ); usar esponxas suaves e evitar panos duros que poidan danar a pel; o uso de deterxentes, de composición natural, sen compoñentes químicos agresivos.
- Raios ultravioleta.Varios estudos demostraron o efecto beneficioso da exposición ao sol sobre a pel propensa á formación de placas psoriásicas. As doses moderadas de luz ultravioleta axudan a acelerar a rexeneración dos tecidos e a reducir a inflamación. Non debes abusar do sol: un exceso de raios pode provocar unha exacerbación da enfermidade.
- Roupa.Tecidos sintéticos, estilos axustados, abundancia de cintos e prendedores - todo isto está contraindicado para pacientes con psoríase, incluso en remisión. A roupa debe ser natural, hipoalergénica, frouxa, sen causar molestias que poidan provocar a aparición de síntomas pronunciados. Os tons escuros deben evitarse por motivos estéticos; as escamas brancas prateadas son menos visibles nas prendas de cor clara.
- Lesións.Para os pacientes con psoríase, calquera pequena ferida, arañazos, abrasión pode provocar o retorno da etapa progresiva e a infección secundaria da pel. Deben ter moito coidado para evitar lesións.
- Produtos cosméticos e domésticos.Non todos os remedios son axeitados para manter a limpeza das persoas con tales diagnósticos. Á hora de escoller xeles de ducha, xabóns, xampús, é importante prestar atención á súa composición, dando preferencia aos que conteñan ingredientes naturais. É mellor comprar series terapéuticas de produtos para o coidado que se venden en farmacias. Os exfoliantes con partículas sólidas están absolutamente contraindicados: son capaces de iniciar o proceso da enfermidade de novo debido ás pequenas lesións na pel. Os produtos químicos para o fogar tamén deben seleccionarse en función da seguridade sanitaria, non empregar po de limpeza agresivo a base de cloro e álcalis. Á hora de limpar deberíanse usar luvas para evitar efectos negativos na pel das mans.
- Vitaminoterapia.O mantemento do equilibrio de vitaminas está indicado para todos, e especialmente para as persoas con dermatite crónica. Os preparados complexos manteñen o corpo en bo estado, axúdano a resistir virus e prevén trastornos metabólicos.

Psoríase- Non se trata dunha sentenza de morte, senón dunha razón moi seria para reconsiderar as regras coas que vivía antes. Os seus aliados no camiño para domar a enfermidade deben ser profesionais competentes: dermatólogos, nutricionistas, terapeutas. Coa súa axuda, así como mediante un enfoque deliberado ao tratamento, podes aprender a vivir cómodo, a pesar do teu diagnóstico.

























